پیشگیری از چندین نوع سرطان با تزریق یک واکسن
نزدیک به ۲۰ درصد از سرطانها در سراسر جهان توسط یک عامل ویروسی ایجاد میشوند. این ویروسها تا مدتها پس از اینکه در ابتدا فرد را آلوده میکنند، موجب سرطان نمیشوند، بلکه در عوض، ویروسها به سلولهایی که کنترل کننده هستند، میآموزند که چگونه از فرآیند طبیعی بیولوژیکی مرگ سلولی فرار کنند. این استراتژی، این سلولهای تغییر یافته را در مسیری برای تغییرات ژنتیکی دیگر قرار میدهد که میتواند سالها بعد باعث ایجاد سرطان شود.
به گزارش کانورسیشن، "رونالد دسروزیرس"(Ronald C. Desrosiers) استاد پاتولوژی و معاون پژوهشی دانشگاه میامی میگوید: من به عنوان یک میکروبیولوژیست و محقق ویروسشناس به دنبال این هستم که بفهمم ویروسها چگونه بر سلولهای زنده و سلامت افراد آلوده تأثیر میگذارند. این ویروسهای خاص، هم به دلیل اثراتشان بر بیماران و هم به دلیل راههای بالقوه درمان یا پیشگیری از آنها، منحصر به فرد و جالب هستند.
چشم انداز ویروسی
همه ویروسهای شناخته شده را میتوان در ۲۲ خانواده مجزا طبقهبندی کرد. پنج مورد از این خانوادهها «پایدار» نامیده میشوند، زیرا به محض اینکه فرد مبتلا میشود، آن ویروس تا آخر عمر در بدن او باقی میماند. یک مثال از این خانواده، ویروس تبخال است که باعث آبله مرغان در کودکان میشود و میتواند بعداً در زندگی به صورت "زونا" نیز ظاهر شود. این توانایی در زنده ماندن در دراز مدت به انتشار ویروس از فردی به فرد دیگر کمک میکند.
هفت ویروس شناخته شده وجود دارند که میتوانند باعث سرطان شوند. پنج نوع از آنها اعضای خانواده ویروسهای پایدار هستند. ویروس "پاپیلوم انسانی" که معمولاً به عنوان HPV نام برده میشوند و به عنوان عامل سرطان دهانه رحم شناخته می شود، از خانواده پاپیلومها هستند. ویروس "اپشتین-بار"(Epstein-Barr) که باعث "لنفوم هاجکین" میشود از این خانواده است. ویروس "تی-لنفوتروپیک انسانی" که میتواند باعث ایجاد نوعی سرطان خون شود، همان چیزی است که به عنوان "رتروویروس" شناخته میشود و "سلول پلیومای مرکل" که باعث سرطان "سلول مرکل" میشود از خانواده "پلیوما" است.
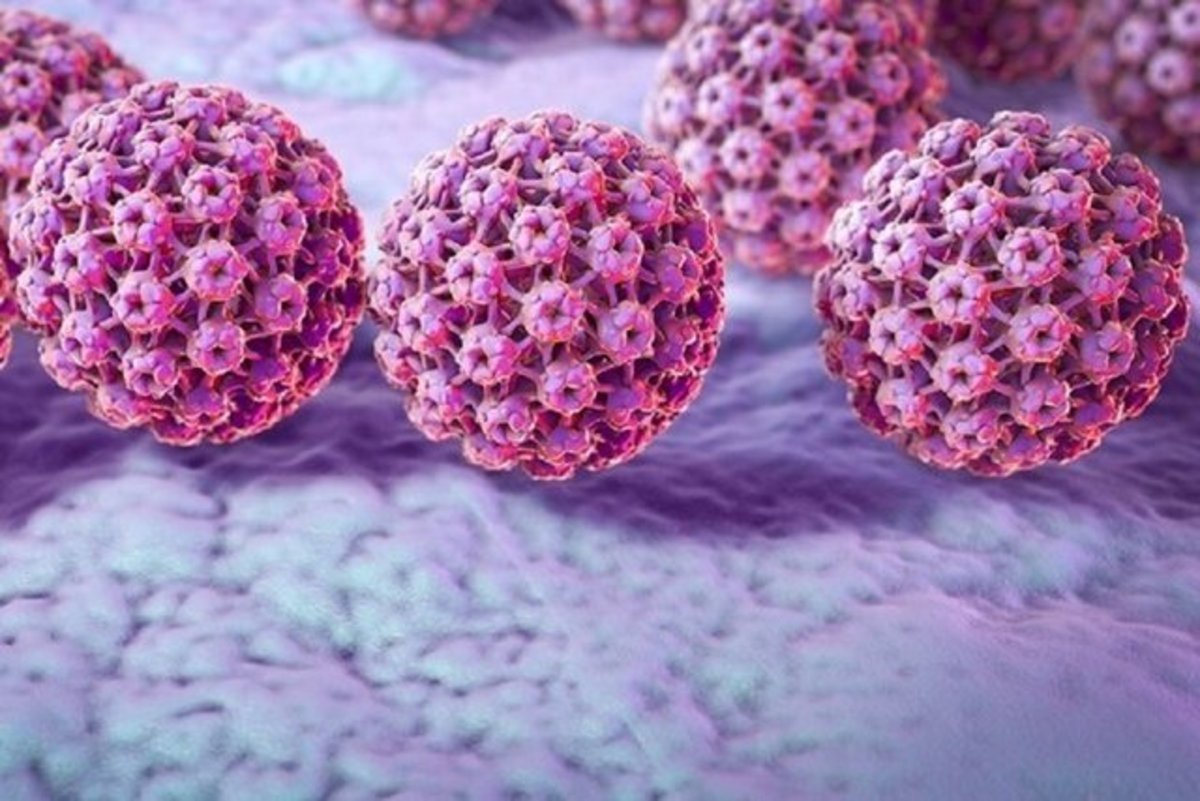
"ویروس پاپیلوم انسانی" یا HPV ویروسی است که بیشتر از همه در زمان آمیزش جنسی و از طریق تماس مستقیم بین پوست افراد انتقال مییابد. بیش از ۱۰۰ گونه مختلف از HPV وجود دارد. اکثر مردان و زنانی که دچار این عفونت هستند از این موضوع بیاطلاع هستند، زیرا در بدن آنها علائم یا مشکلات بهداشتی ایجاد نمیشود. اما در برخی از موارد، انواع خاصی از HPV میتوانند در قسمتهای مختلف بدن باعث ایجاد زگیل(توده غیرطبیعی و غیرسرطانی بر روی پوست) یا زگیل تناسلی بشوند. در موارد دیگر، انواع خاصی از HPV میتوانند ضایعات پیش سرطانی(یعنی نواحی دارای بافتهای غیرطبیعی) یا سرطان ایجاد نمایند.
"ویروس پسگرد" یا رتروویروس نیز یک ویروس آرانای است که خود را با استفاده از آنزیم وارونویس در سلول میزبان بازتولید میکند تا دیانای خود را از روی ژنوم آرانای بسازد. دیانای ساخته شده در ژنوم سلول میزبان یکپارچه میشود. از این به بعد ویروس به عنوان بخشی از دیانای میزبان نسخهبرداری میشود. از مهمترین رتروویروسها میتوان به ویروس اچآیوی اشاره کرد که باعث ایدز میشود.
"لنفوم هاجکین" نوعی از لنفومها است. لنفوم نوعی سرطان خون است که منشأ سلولهای سرطانی از گلبولهای سفید خون و از گروه لنفوسیتها هستند. اگرچه بیماری هاجکین ممکن است در تمامی سنین دیده شود، شایعترین سن شیوع آن بین ۱۵ تا ۳۵ سالگی و بعد از ۵۵ سالگی است و در مردان شایعتر است.
همه این ویروسهای مذکور حاوی کد ژنتیکی برای یک یا چند پروتئین هستند که به سلولها میآموزند چگونه از مرگ سلولی جلوگیری کنند و به طور مؤثر آنها را جاودانه کرده و رشد سلولی را تقویت میکنند. سلولهای سرطانی که از این ویروسهای سرطانزا ایجاد میشوند، حتی زمانی که سالها پس از عفونت اولیه ظاهر شوند، همگی حاوی اطلاعات ژنتیکی ویروسهای اصلی خود هستند. اما تنها درصد کمی از افرادی که به یکی از این پنج ویروس آلوده میشوند، در نهایت به سرطان کامل مرتبط با آن مبتلا میشوند.
اما دو ویروس دیگر به نام "هپاتیت B" در خانواده "هپادنا" و ویروس "هپاتیت C" در خانواده "فلاوی" تا حدودی متفاوت هستند. اکثر افراد آلوده به این ویروسها میتوانند از طریق سیستم ایمنی بدن خود با عفونت مبارزه کنند و این ویروسها را از بین ببرند.
با این حال، در افرادی که قادر به مبارزه با عفونت نیستند، عفونتهای طولانی مدت این ویروسها اغلب باعث آسیب شدید کبدی میشود. این افراد در معرض خطر ابتلا به نوعی سرطان کبد به نام "کارسینوم کبدی" هستند، زیرا تلاشهای بدن برای ترمیم بافت آسیب دیده کبد، احتمال جهش مرتبط با سرطان را افزایش میدهد، اما نکته اینجاست مانند همان کاری که پنج ویروس سرطانزای دیگر با سلولهایی که هدف قرار میدهند، انجام میدهند، خود این ویروسها به سلولهای کبدی یاد نمیدهند که جاودانه شوند یا خودشان را تغییر دهند.
این سرطانهای ناشی از ویروس، تهدیدی جدی برای سلامتی هستند. به عنوان مثال، "کارسینوم کبدی" تقریباً ۸۰۰ هزار نفر را در سال قربانی میکند و سومین سرطان کشنده در جهان است. حدود سه چهارم از کشته شدگان در گذشته به عفونت ویروس هپاتیت مبتلا بودهاند.
ویروس HPV نیز به شدت خطرناک است. سرطان دهانه رحم باعث مرگ حدود ۳۱۱ هزار نفر در سال در سراسر جهان میشود که به تازگی به مرگبارترین سرطان در زنان تبدیل شده است. اما HPV فقط زنان را در معرض خطر قرار نمیدهد. در حالی که سالانه حدود ۳۶ هزار زن در ایالات متحده قربانی این سرطان میشوند، سالانه تعداد مشابهی از مردان در ایالات متحده به دلیل سرطان مقعد و گلو مرتبط با HPV جان خود را از دست میدهند.
واکسن سرطان
اولین واکسن ویروسی برای محافظت در برابر عفونت HPV و سرطانهای مرتبط با آن برای استفاده در ایالات متحده در سال ۲۰۰۶ تایید شد و تاکنون ثابت شده است که در پیشگیری از عفونت HPV و سرطان دهانه رحم متعاقب آن بسیار موثر است.
واکسنهای HPV در حال حاضر به طور گسترده در سراسر جهان در دسترس هستند. واکسن HPV بیخطر است و عوارض جانبی بسیار خفیفی دارد و برای کودکان از سنین ۱۱ تا ۱۲ سالگی توصیه میشود، زیرا افراد مختلف در سنین مختلف از نظر جنسی فعال میشوند. اثرات محافظتی این واکسن بیش از ۱۰ سال باقی میماند و تزریقات تقویت کننده نیز توصیه شده و در دسترس است.
افراد مسنتر معمولاً تا ۲۶ سالگی میتوانند واکسن HPV را دریافت کنند. این واکسن با جلوگیری از عفونت در وهله اول، از سرطانهای بعدی که ممکن است ناشی از عفونت ویروسی باشد نیز جلوگیری میکند.
واکسن ویروس هپاتیت B به طور مشابه در مدت زمان طولانی موفقیت خود را نشان داده است. این واکسن در سال ۱۹۸۶ معرفی شد و به عنوان اولین واکسن ضد سرطان شناخته شد. از آن زمان، بیش از یک میلیارد نفر در سراسر جهان آن را دریافت کردهاند و مشخص شده که این واکسن فوقالعاده ایمن و موثر است.
واکسنها جان انسانها را نجات میدهند
تعداد سرطانهای پیشگیری شده و نجات جان انسانها توسط واکسنهای ویروس هپاتیت B و ویروس پاپیلوم انسانی بسیار زیاد و غیرقابل انکار است. با این حال، مانند مقاومت در برابر واکسنهای کووید-۱۹، تردید در تزریق این واکسنها نیز یک مشکل پایدار است. به عنوان مثال در سال ۲۰۱۹ حدود ۴۶ درصد از نوجوانان ۱۳ تا ۱۷ ساله در ایالات متحده واکسنهای توصیه شده HPV خود را دریافت نکرده بودند و در سال ۲۰۲۰ تنها در ایالت میسیسیپی، پوشش واکسن HPV در نوجوانان به آمار ناچیز ۳۲ درصدی رسید.
اما با این وصف باز هم وضعیت ایالات متحده بهتر از سایر کشورهای پیشرفته است. در ژاپن، نرخ فعلی پوشش واکسن HPV در نوجوانان کمتر از یک درصد است، زیرا گزارشهای نادرستی از عوارض جانبی در سال ۲۰۱۳ گزارش شد که این آمار را موجب شده است.
واکسیناسیون تاکنون بیماری آبله را ریشهکن کرده و به طور موثر فلج اطفال، سرخک و برخی بیماریهای عفونی دیگر را از بین برده است. بیایید امیدوار باشیم که تلاشهای مداوم در تزریق واکسن بتواند سرطانهای ناشی از HPV و سرطانهای ناشی از ویروس هپاتیت B را نیز به تاریخ پیوند دهد.





